Detectar a tiempo es vivir. Hazte el papanicolaou
Por: MPSS. Brenda Ramírez García is.breendrive@gmail.com, Dra. Andrea Olmos Ortiz nut.aolmos@gmail.com y Dra. Verónica Zaga Clavellina v.zagaclavellina@gmail.com
Fecha de publicación: 18/02/26
¿Qué es el Papanicolaou (Pap)?
El Papanicolaou (citología cervical) es una prueba de tamizaje donde se toman células del cuello uterino para buscar cambios celulares anormales (lesiones precancerosas) y, en algunos casos, cáncer cervicouterino en etapas tempranas.
¿Para qué sirve y por qué es importante?
La utilidad principal del Pap es detectar lesiones precancerosas (cambios celulares) antes de que se conviertan en cáncer; esto permite tratar a tiempo y prevenir cáncer invasor. La evidencia (revisiones sistemáticas y estudios poblacionales) respalda que el tamizaje cervical se asocia con reducción de incidencia de cáncer cervicouterino invasor y disminución de mortalidad.
¿Qué detecta?
• Alteraciones celulares en el cuello uterino (desde leves hasta lesiones precancerosas).
• Puede ayudar a identificar hallazgos compatibles con infección por VPH (aunque para VPH el estudio específico es la prueba de VPH).
¿Qué previene?
Principalmente cáncer cervicouterino (al detectar y tratar lesiones precancerosas).
¿Quiénes deben hacérselo? (población promedio, “riesgo promedio”)
De acuerdo a guías estandarizadas (USPSTF/CDC/ACOG/NCI). El Pap se recomiendo realizar a partir de los 21 años o 3 años después de iniciar vida sexual si es que ocurrió antes de los 19 años, idealmente, pero existe evidencia que hasta los 26 a 29 años aún se consideran resultados fidedignos para comenzar con el tamizaje. El Pap se realiza cada 3 años hasta los 65 años, si los resultados son normales, en caso de encontrar anormalidades en algún estudio se realiza hasta anualmente este tamizaje. Cuando la paciente presente prueba de VPH positiva o tenga factores de alto riesgo (hrHPV) se deberá realizar cada 5 años.
Se puede suspender si hay tamizaje adecuado previo y no hay factores de alto riesgo (según guías). Si hay antecedentes de neoplasias, cáncer cervicouterino, inmunosupresión (p. ej. VIH), el esquema puede ser más estricto y debe individualizarse.
¿Cada cuándo y por qué no “cada año”?
Las guías modernas recomiendan intervalos de 3–5 años (según edad y prueba) porque hacerlo con demasiada frecuencia aumenta procedimientos innecesarios y potenciales daños (falsos positivos, colposcopias, ansiedad) sin gran beneficio adicional en población de riesgo promedio.
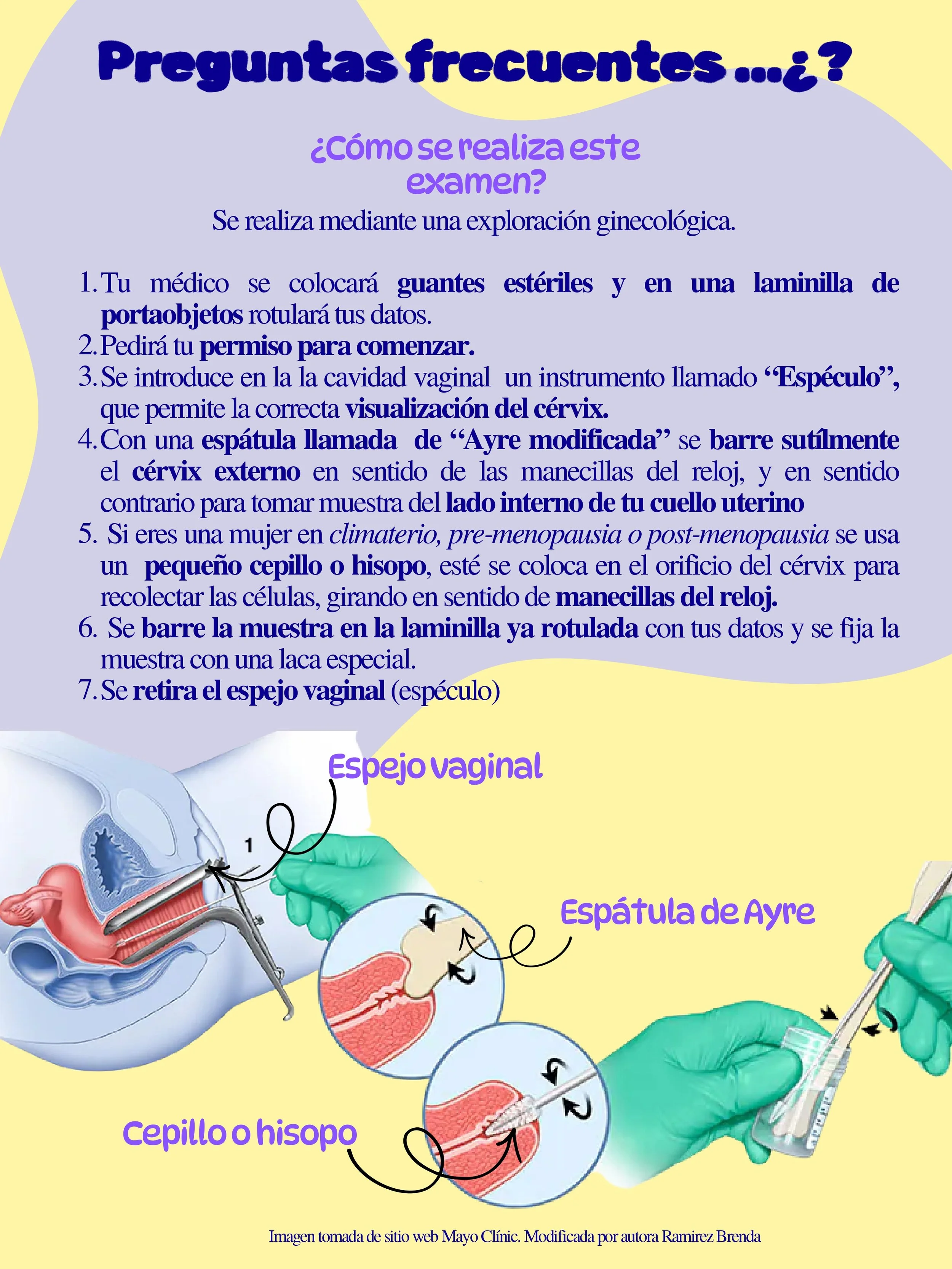
¿Cómo me preparó para un Pap?
Las recomendaciones pueden variar por clínica, pero en general se sugiere evitar (idealmente 24–48 h antes) relaciones sexuales, duchas vaginales, espermicidas o medicamentos intravaginales, y programarlo cuando no haya sangrado menstrual intenso.
¿Qué pasa si sale “anormal”?
Un resultado anormal no significa cáncer automáticamente. Dependiendo del hallazgo, pueden indicar: repetir prueba, hacer prueba de VPH, o colposcopia. Las rutas exactas se rigen por protocolos (p. ej., ASCCP)




Referencias
1. CDC – Cervical Cancer Screening (Pap y edades). https://www.cdc.gov/cervical cancer/screening/index.html
2. NCI/NIH – Cervical Cancer Screening (explicación y recomendaciones basadas en USPSTF) https://www.cancer.gov/types/cervical/screening
3. ACOG – Updated Cervical Cancer Screening Guidelines (Practice Advisory). https://www.acog.org/clinical/clinical-guidance/practice
advisory/articles/2021/04/updated-cervical-cancer-screening-guidelines 4. USPSTF – Cervical Cancer Screening (recomendación y actualización/draft 2024). https://www.uspreventiveservicestaskforce.org/uspstf/draft
recommendation/cervical-cancer-screening-adults-adolescents
5. OMS/WHO – Guideline for screening and treatment of cervical pre-cancer lesions (2021). https://www.who.int/publications/i/item/9789240040434
6. PubMed Central (Revisión sistemática): Screening for cervical cancer: a systematic review and meta-analysis (2013). https://pmc.ncbi.nlm.nih.gov/articles/PMC3681632. 7. European Journal of Cancer (2020): efecto de programas organizados de tamizaje en mortalidad. https://www.ejcancer.com/article/S0959-8049%2819%2930868-8/fulltext


